Cómo funciona el tratamiento del dolor: Sufrir dolor es complicado
En un popular libro de especialistas en dolor titulado "Pain-Clinical Manual", Margo McCaffery escribió
"Si usted o un ser querido se somete a una intervención quirúrgica o a un cáncer que le provoca un dolor de intensidad moderada a grave, hay un 50% de posibilidades de que usted o su ser querido sufra este dolor innecesariamente alrededor del 50% de las veces".
El problema es que el dolor está infratratado, no sólo el dolor crónico sino también el agudo, y además, hay pruebas de que los médicos recetan basándose en información incorrecta sobre los analgésicos.
¿Cómo se define el dolor?
La definición más aceptada: "El dolor es una experiencia sensorial y emocional desagradable asociada a un daño tisular real o potencial o descrita en términos de dicho daño". Es un fenómeno de múltiples componentes que repercuten en el funcionamiento psicosocial y físico de la persona; esta definición reconoce la complejidad de la experiencia del dolor.
Los debates generales sobre el dolor suelen referirse simplemente a tres tipos: 1) Agudo (dolor relativamente breve que cede a medida que se produce la curación); 2) Dolor por cáncer, y 3) Dolor crónico no maligno. Sin embargo, también es fundamental saber que en las ciencias médicas se emplea habitualmente otra clasificación basada en la fisiopatología (mecanismos/origen del dolor) 1) Nociceptivo (estímulos de origen somático, por ejemplo musculoesquelético, y visceral, de órganos como el estómago o los intestinos), y 2) Dolor neuropático (estímulos procesados anormalmente por el sistema nervioso) que se genera de forma centralizada o periférica. El tratamiento del dolor se ve afectado por estos dos métodos de clasificación del dolor.
También está la intensidad del dolor: Leve, Moderado y Severo, que se evalúa mediante la llamada "Escala de Calificación Analógica" que va de 0 (sin dolor) a 10 (dolor más intenso posible).

La cirugía, los traumatismos, el crecimiento de los tumores y el dolor asociado a ellos desencadenan varias respuestas fisiológicas de estrés en el cuerpo humano. Los propósitos de las respuestas al estrés son de naturaleza protectora, para prevenir daños mayores. Sin embargo, las respuestas al dolor y al estrés, especialmente cuando son prolongadas, también pueden producir muchos efectos perjudiciales en órganos y sistemas, deteriorando la calidad de vida.Muchos estudios han demostrado que la falta de evaluación del dolor o las diferencias entre las valoraciones del dolor de los clínicos y los pacientes son una causa importante de un tratamiento inadecuado del dolor. Cuando los clínicos no obtienen las calificaciones del dolor de los pacientes, es probable que subestimen la intensidad del dolor, sobre todo de moderado a grave. En un estudio en el que se compararon las valoraciones del dolor de los niños, las enfermeras subestimaron el dolor de los niños, especialmente después de administrar un analgésico.
Esta infravaloración por parte de los cuidadores contribuye al infratratamiento del dolor (los clínicos no aceptan necesariamente lo que dicen los pacientes y creen que exageran). Las evaluaciones exhaustivas iniciales y continuas de los pacientes con dolor también deben incluir exámenes físicos y neurológicos adecuados e indagaciones sobre los factores psicosociales relacionados con el dolor, como los familiares y financieros.
Durante más de un siglo, los clínicos han temido que el tratamiento del dolor de origen desconocido ocultara información diagnóstica crucial. Sin embargo, esta preocupación se está reevaluando a medida que la investigación ha demostrado que el dolor puede aliviarse durante el proceso de diagnóstico sin poner en peligro el mismo. Un problema similar es el infratratamiento en el servicio de urgencias, que está bien documentado. En una revisión de 198 pacientes ingresados con diversas afecciones médicas y quirúrgicas agudas dolorosas, el 56% no recibió analgesia; de los que la recibieron, más del 50% esperó más de una hora. En otro estudio en el que se evaluaron pacientes con dolor abdominal agudo, más de la mitad no recibió analgesia en las primeras 24 horas. Varias asociaciones médicas afirman ahora que "debería considerarse una mala atención al paciente no tratar el dolor mientras se intenta llegar a un diagnóstico."
En cuanto al tratamiento del dolor, en la práctica, los analgésicos se dividen en tres grupos: los no opiáceos (como el paracetamol o los antiinflamatorios no esteroideos como el ibuprofeno), los opiáceos (se refiere a la codeína, la morfina y otros fármacos naturales, semisintéticos y sintéticos), y los coadyuvantes (un fármaco que tiene una indicación primaria distinta del dolor pero que también es analgésico para algunas afecciones dolorosas como algunos antidepresivos o anticonvulsivos).
¿Es posible combinar analgésicos?
Las siguientes son razones para considerar el uso de más de un analgésico:
- La combinación de dos o más fármacos funciona en algunos casos mejor para tratar los mecanismos de dolor subyacentes.
- La combinación permite utilizar dosis más pequeñas de cada analgésico, reduciendo así los efectos secundarios de cualquiera de ellos.
- Cuando el paciente tiene diferentes tipos de dolor, como el dolor neuropático y el dolor musculoesquelético, no responden a un único analgésico.
Factores de riesgo del dolor crónico:
Comprender los factores distintos del proceso de la enfermedad primaria que intervienen en el desarrollo y el mantenimiento del dolor ayudará a prevenir un estado de dolor crónico. Hay tres factores que intervienen en la cronicidad del dolor:
Predisposición individual:Se refiere a las características adquiridas o innatas que influyen en la predisposición de una persona, como el sexo, la edad y las respuestas endógenas de modulación del dolor. Los síndromes de dolor crónico afectan con más frecuencia a las mujeres que a los hombres, y las hormonas sexuales probablemente desempeñan un papel esencial.
La edad también desempeña un papel. La degeneración musculoesquelética progresiva que acompaña al envejecimiento y la disminución de la eficacia de los sistemas endógenos de control del dolor pueden contribuir al dolor crónico. Además, la predisposición genética está bien documentada en la literatura.
Factores ambientales:Aquí se incluyen los factores de estrés externos, como los antecedentes de dolor o abuso previos. Por ejemplo, se ha demostrado que los niños nacidos prematuramente que reciben intervenciones clínicas dolorosas serán más sensibles al dolor más adelante.
Factores psicológicos:La ansiedad, la depresión y la catastrofización son también predictores significativos de la cronicidad del dolor.
En resumen, cada individuo responderá de forma diferente al dolor debido a las diferencias en los antecedentes genéticos y ambientales, que influirán en el desarrollo del dolor persistente. A continuación se sugiere un algoritmo para la evaluación y el tratamiento del dolor crónico:
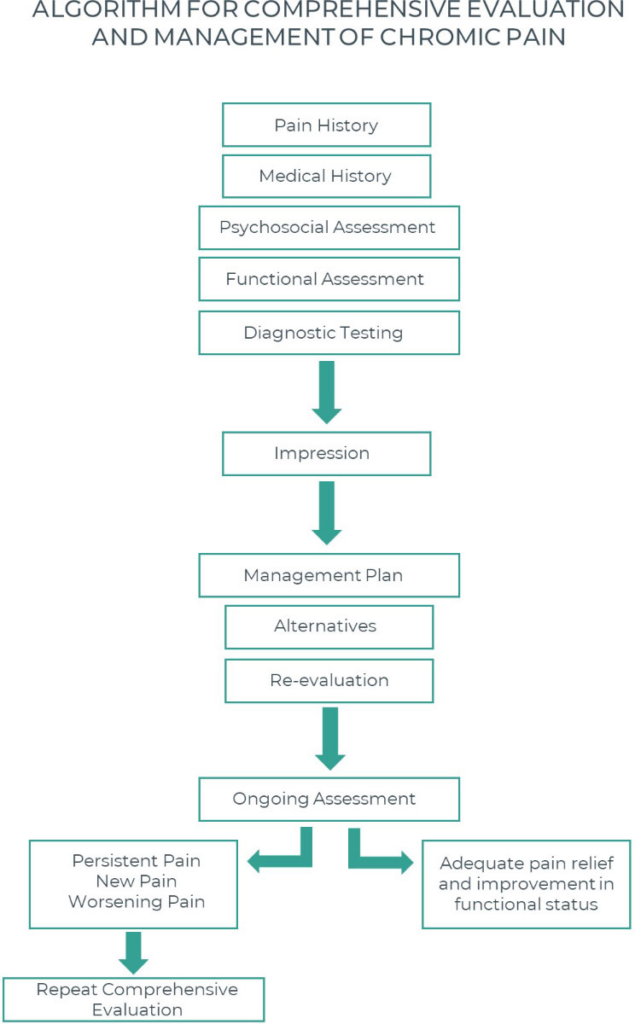
En conclusión, el dolor es un arma defensiva pero, al mismo tiempo, puede convertirse en una enfermedad por sí mismo, incluso cuando la causa de una situación dolorosa ha desaparecido. Sí, es una condición médica complicada que requiere una atención cuidadosa y rápida y, en el caso del dolor crónico, la atención de personal sanitario especializado.
Masters Speciality Pharma es una empresa farmacéutica global cuyo objetivo es mejorar la vida de los pacientes mediante el acceso a medicamentos que salvan vidas. Somos proveedores expertos de medicamentos farmacéuticos para el sector sanitario y socios de ciencias de la vida. Nos centramos en proporcionar a los pacientes de los mercados en desarrollo medicamentos que salvan vidas.
Referencias:
- Dolor - Manual Clínico. Por Margo McCaffery y Chris Pasero. Editores de Mosby. Segunda edición.
- Farmacología del dolor. Beaulieu, P. et.al. Editor. Asociación Internacional para el Estudio del Dolor. 2010 IASP Press.
- Temas actuales sobre el dolor. José Castro-Lopes. Editor. Asociación Internacional para el Estudio del Dolor. 2009 IASP Press.

